E o que seria a “CAR-Terapia?”

A CAR-Terapia é uma terapia celular recente comparada com as terapias tradicionais contra o câncer (quimioterapia, radioterapia e cirurgia), onde o benefício da cura de um paciente até então sem opções de tratamento, se sobressai aos efeitos adversos. É uma inovação nas terapias contra o câncer, contemplando os cânceres hematológicos (do sangue) como as leucemias e linfomas.
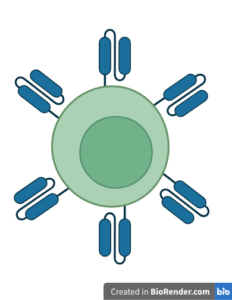
Figura 1: Célula T com vários CARs em sua membrana. Criada no Biorender. Autoria própria.
As células CAR-T são uma modalidade de imunoterapia, uma terapia biológica que utiliza o sistema imunológico para atuar de forma direcionada contra o câncer. Mas você sabia que existem outros tipos de imunoterapia?
Terapia de inibidores de checkpoint imunológicos: Consiste em drogas capazes de inibir pontos de controle ou “checkpoints” do sistema imunológico, estes controlam a magnitude da resposta. Imagine um espectro onde 0 é igual sem resposta e 10 é igual uma resposta fortíssima. A proteína de morte programada 1 (PD-1) é um destes checkpoints capazes de inibir as respostas de células T. A inibição desta molécula faz com que a célula T responda mais fortemente contra as células tumorais. Imagine um sistema de freio e acelerador, ao inibir PD-1, ou CTLA-4 (outra molécula inibitória da resposta de células T), tira-se tais freios e a célula pode “rolar no fluxo sanguíneo” com mais robustez. Concordemos que um carro sem freio em uma ladeira pode ser perigoso, correto? Ao mesmo tempo que um ônibus que freia a cada 10 segundos pode se conter demais no trânsito e não performar seu papel de transporte corretamente, com a fluidez esperada. No caso deste tipo de terapia, a retirada destes dois freios (CTLA-4 e PD-1) das células T tem beneficiado a sua atuação na luta contra as células tumorais
Terapia de transferência de células T: Também chamada de imunoterapia adotiva, a terapia consiste em um tratamento que aumenta a habilidade natural das células T de lutarem contra as células tumorais. As células imunológicas são retiradas do tumor, selecionadas e alterados em laboratório para atacar de forma mais eficaz as células cancerígenas. Sendo cultivadas em grandes lotes e infudidas de volta na veia do paciente. Esta terapia pode ser divida em dois tipos:
- Terapia com linfócitos infiltrantes de tumor (TIL)
- Terapia com Células CAR-T
“Assim, a expansão destes TILs fora do paciente (ex vivo) baseia-se na evidência de que uma fração de TILs expressa receptores endógenos de célula T (TCRs) dirigidos contra antígenos tumorais. Uma vez expandidas e reinfundidas nos pacientes, essas células T podem mediar a destruição do tumor.” – Braz.et al., 2019
- Década de 1980-1990: As bases da terapia CAR-T são estabelecidas —-> A produção das células começou centralizada nos laboratórios acadêmicos. A ideia de modificar geneticamente células T para atacar células cancerosas teve suas raízes nas décadas de 1980 e 1990. Cientistas começaram a explorar maneiras de criar receptores de antígenos quiméricos (CARs), que seriam capazes de direcionar as células T para células cancerosas específicas.

Figura 2: Cientistas na década de 80 e 90. Imagem gerada via inteligência artificial no site https://gencraft.com/generate
- Década de 2000: Desenvolvimento inicial e testes pré-clínicos —-> Durante os anos 2000, pesquisadores aprofundaram o desenvolvimento de CARs e começaram a testar suas capacidades em modelos pré-clínicos. O objetivo era criar CARs que pudessem reconhecer antígenos encontrados nas células cancerosas.

Figura 3: Cientistas nos anos 2000. Imagem gerada via inteligência artificial no site https://gencraft.com/generate
- Anos 2010: Primeiros ensaios clínicos e resultados promissores —-> Os primeiros ensaios clínicos de terapia CAR-T começaram a ser conduzidos na década de 2010. Em 2010, um ensaio clínico inicial com pacientes com leucemia linfoblástica aguda (LLA) teve resultados promissores. Isso marcou o início do reconhecimento da terapia como uma abordagem viável.

Figura 4: Cientistas nos anos 2010. Imagem gerada via inteligência artificial no site https://gencraft.com/generate
- 2017: Aprovações da FDA para terapia CAR-T —-> Em 2017, a Food and Drug Administration (FDA) dos Estados Unidos aprovou a primeira terapia CAR-T, chamada de Kymriah (tisagenlecleucel), para o tratamento de LLA pediátrica e linfoma B de células grandes em adultos jovens. Pouco depois, a terapia Yescarta (axicabtagene ciloleucel) também foi aprovada para linfoma B de células grandes.
- Expansão e desafios contínuos —-> Nos anos seguintes, a terapia CAR-T continuou a ser aprimorada e estudada para uma variedade de tipos de câncer. A abordagem mostrou promessas significativas em certos pacientes, levando a remissões duradouras. No entanto, também surgiram desafios relacionados aos efeitos colaterais graves, aos custos elevados e à acessibilidade.
- Pesquisas em andamento e novos alvos —-> A pesquisa continua com o objetivo de melhorar a segurança e eficácia da terapia CAR-T. Novos alvos de antígenos estão sendo explorados, e a tecnologia está sendo refinada para reduzir os efeitos colaterais e ampliar seu alcance para outros tipos de câncer.
Até final de 2021, houveram avanços significativos, que continuam a expandir as possibilidades e aprimorar a eficácia e a segurança dessa abordagem de tratamento do câncer. Confira abaixo algumas áreas em progresso:
- Ampliação de Indicações —-> Inicialmente, o CAR-T foi desenvolvido para tratar cânceres hematológicos, como leucemias e linfomas. No entanto, os pesquisadores estão explorando seu potencial em outros tipos de câncer sólido, como câncer de pulmão e câncer de mama.
- Aprimoramento do Design do Receptor —> Os cientistas estão refinando o design do receptor quimérico de antígeno para melhorar a especificidade e a eficácia da terapia. Isso inclui otimizar os domínios de ligação do anticorpo no CAR-T para garantir que a resposta seja direcionada às células cancerosas, minimizando os efeitos em células saudáveis. Abaixo é possível ver três diferentes “montagens” ou construções de receptores quiméricos de antígeno (CAR):
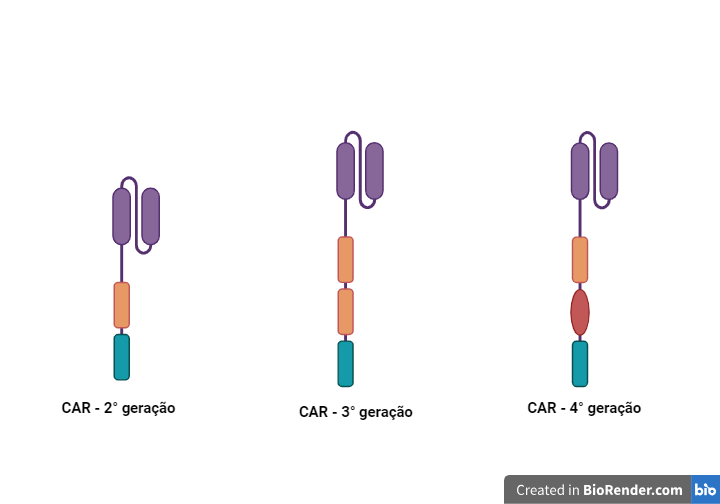
Figura 5: Gerações de receptores de antígeno quimérico de linfócitos T (CAR-T). Imagem gerada no site biorender.com
- Gerenciamento de Efeitos Colaterais: As complicações adversas associadas à terapia CAR-T, como a síndrome de liberação de citocinas (CRS) e a neurotoxicidade, têm sido alvo de pesquisa intensiva. A compreensão desses efeitos colaterais e o desenvolvimento de estratégias de manejo estão sendo aprimorados para tornar a terapia mais segura para os pacientes.
- Desenvolvimento de CAR-T Multiantigênicos: Terapias CAR-T que visam múltiplos antígenos ao mesmo tempo estão sendo desenvolvidas para enfrentar a heterogeneidade das células cancerosas. Isso pode aumentar a eficácia da terapia, reduzindo as chances de resistência.
- Terapia CAR-NK: Além das células T, estão sendo exploradas as células natural killer (NK), células da imunidade inata, como base para terapias CAR. As células NK são um tipo de célula do sistema imunológico que também pode ser geneticamente modificada para reconhecer e atacar células de câncer.
As células natural killer (NK) são conhecidas por sua capacidade inata de identificar e destruir células tumorais e infectadas por vírus, sem necessidade de ativação prévia.
O processo envolve diversas etapas:
1. Isolamento das células NK: As células NK são isoladas do paciente ou de um doador compatível e cultivadas em laboratório para aumentar seu número.
2. Modificação genética: As células NK são geneticamente alteradas para expressar CARs em sua superfície, projetados para reconhecer antígenos específicos encontrados nas células tumorais em questão
3. Expansão celular: As células NK modificadas são expandidas em cultura para garantir uma quantidade suficiente para o tratamento.
4. Infusão no paciente: As células NK modificadas são então infundidas de volta no paciente, onde ativam seus mecanismos naturais de destruição contra as células tumorais
A terapia CAR-NK oferece vantagens sobre outras abordagens, como as terapias CAR-T. As células NK podem atacar uma variedade de células tumorais sem a necessidade de correspondência entre doador e receptor, simplificando o processo e reduzindo riscos de rejeição. Além disso, causam menos efeitos colaterais adversos. Contudo, em estágios iniciais, a terapia CAR-NK promete ser mais uma opção de tratamento para diversos tipos de câncer e outras doenças.
- Pesquisa em Longo Prazo: Os pesquisadores estão estudando a durabilidade das respostas das terapias CAR-T ao longo do tempo. Compreender como as células CAR-T persistem e continuam a atacar as células cancerosas a longo prazo é essencial para garantir resultados a longo prazo.
- Redução dos Custos e Complexidade: Outra área de avanço é a busca por maneiras de tornar a produção de CAR-T mais eficiente e acessível, o que poderia reduzir os custos associados a essa terapia e torná-la mais amplamente disponível.
A terapia com células CAR-T representa um marco importante na história do tratamento do câncer, sendo um exemplo notável de como a engenharia genética e a imunoterapia podem ser combinadas para desenvolver tratamentos altamente direcionados e eficazes. A pesquisa e a inovação nessa área continuam a progredir, com o potencial de impactar positivamente a vida de muitos pacientes com câncer. A formação de grupos de pesquisa em universidades e intituições do Brasil, é um primeiro passo para a estruturação deste tipo de terapia avançada. Podemos citar o trabalho realizados no Instituto Nacional do Câncer (INCA), pelo grupo do Dr. Martin Bonamino. Veja abaixo os projetos em andamento realizados pelos pesquisadores do Laboratório de Imunoterapia Celular e Gênica :
- Dra. Sabrina Alves é pesquisadora de pós doutorado, com projeto envolvendo o desenvolvimento em larga escala de células CAR-T geradas a partir do sistema transposon (não viral), denominado Sleeping Beauty. Ela atua na padronização de análises biomoleculares para o controle de qualidade das células modificadas geneticamente.
- Dra. Luiza Abdo é pesquisadora de pós doutorado, com projeto envolvendo a implementação na clínica do protocolo gerado em seu trabalho de doutorado que consiste na produção ultrarápida de células CAR-T. O protocolo visa democratizar o acesso a terapia inovadora para todos os pacientes necessitados.
- A doutoranda Mariana Mazzi atua na área clínica e na pesquisa translacional em Terapia Celular e Gênica. Com projeto entitulado “Plataforma VST para Geração de Linfócitos CAR-T Anti CD19”.
- O doutorando Eduardo Mannarino trabalha no projeto de desenvolvimento de células CAR-T 19BBz geradas a partir do sistema transposon (não viral), denominado Sleeping alogênicas. Ele utiliza a ferramenta de edição gênica CRISPR para modificar os linfócitos T dos doadores.
- O pós-doutorando Dr. Emmanuel Aragão, trabalha com o desenvolvimento do tratamento com células CAR-T contra tumores sólidos, possuindo experiência em oncologia experimental.
- A mestranda Layla Vieira, trabalha no projeto para geração de células CAR-T anti-GD2 (disialogangliosídeo) e caracterização de sua atividade antitumoral contra células de retinoblastoma (câncer ocular mais comum em crianças).
- A mestranda Ana Cristina Pinho, trabalha realizando testes sobre o efeito de alguns anestésicos no microambiente tumoral do câncer de mama.
- O bolsista de desenvolvimento tecnológico, Arthur Neumann, trabalha com o desenvolvimento de células CAR-T geradas a partir do sistema transposon (não viral), denominado Sleeping Beauty.
- A bolsista de desenvolvimento tecnológico, Manoela Bastos, trabalha escrevendo conteúdo para as redes sociais do laboratório, sendo estas o site CARterapia, o Blog e o Instagram do laboratório.
- A bolsista de Aperfeiçoamento I, Luana Neto tem como tema de estudo a “Avaliação das vias de inoculação de células CAR-T em modelos xenográficos de tumor hematológico, metastático e subcutâneo.”
E o futuro?
Uma parceria entre INCA e FIOCRUZ foi firmada no último dia 26/03/2024, conjuntamente com a instituição americana CARING CROSS, a fim de baratear a terapia com células CAR-T, para com o intuito de implementar no sistema único de saúde (SUS). Tal fato, ainda é um desafio financeiro e de sustentabilidade, uma vez que os insumos e a logística são dispendiosos (podendo custar até 2 milhões por pacientes). Sendo o Brasil um país em desenvolvimento, uma série de fragilidades e obstáculos financeiros e estruturais precisam ser discutidos, para que este tipo de tecnologia seja devidamente implementado e a população possa se beneficiar. Compreendamos que é um processo, que necessita de regulações e acordos entre instituições com boa capacidade de administração e aproveitamento de seus recursos, assim como esforço e trabalho conjunto e valorização dos pesquisadores do Brasil.
Estamos numa discussão, onde todos os níveis hierárquicos são importantes para o sucesso de uma terapia que tem como única finalidade, a promoção e/ou alongamento do tempo de vida, de pacientes com câncer.

Figura 6: Fotografia gerada por Peter Ilicciev.
Referências
https://www.uchicagomedicine.org/cancer/types-treatments/cellular-therapy
https://br.freepik.com/fotos-gratis/fundo-medico-3d-com-celulas-de-virus-e-vertente-de-dna_2795501.htm#fromView=search&page=1&position=2&uuid=1ff471a8-79e1-479a-97b4-50c447087925
https://bvsms.saude.gov.br/imunoterapia-contra-celulas-do-cancer-custo-acesso-e-efetividade/
https://en.wikipedia.org/wiki/Therapy
https://www.cancer.gov/about-cancer/treatment/types/immunotherapy/immune-system-modulators
https://www.cancer.gov/about-cancer/treatment/types/immunotherapy/cancer-treatment-vaccines
https://www.cancer.gov/about-cancer/treatment/types/immunotherapy/monoclonal-antibodies
https://www.eurogct.org/pt-pt/what-conditions-can-currently-be-treated-using-gene-and-cell-therapy
https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1886-58872016000300008
https://cursoenemgratuito.com.br/sistema-imunologico/
https://vencerocancer.org.br/tipos-de-cancer/leucemia-linfocitica-aguda-o-que-e/
TRANSPLANTES DE MEDULA ÓSSEA NO BRASIL: DIMENSÃO BIOÉTICA / Marcelo Moreira Corgozinho, Jacqueline Gomes, Volnei GarrafaEnero-Junio 2012 rev.latinoam.bioet. / ISSN 1657-4702 / Volumen 12 / Número 1 / Edición 22 / Páginas 36-45 / 2012. http://www.scielo.org.co/pdf/rlb/v12n1/v12n1a04.pdf
Braz. J. Hea. Rev., Curitiba, v. 2, n. 2, p. 6, 1105-1124, mar./apr. 2019.
https://bvsms.saude.gov.br/celulas-tronco/
https://celluris.com/terapia-car-t/car-t-historia-e-evolucao/
As imagens 1, 2 e 3 foram geradas no site https://gencraft.com/generate
A imagem 4 foi gerada no Biorender https://www.biorender.com/
A imagem 5 foi gerada por Peter Ilicciev.
